Wissenschaftler am LÖWY Medical Research Institute (LMRI) haben entdeckt, eine Ursache für einen progressiven, lähmenden Augenerkrankung Makula-Teleangiektasie Typ 2 (MacTel). Die Arbeit mit genetischen, klinischen und biochemischen Studien, die Auswirkungen auf andere Netzhauterkrankungen, sowie periphere Neuropathien.
„Dies ist ein Durchbruch-nicht nur für MacTel-Forschung, sondern für das Auge, neurologische und metabolische Forschung allgemein“, sagt Martin Friedlander, president von LMRI, professor am Scripps Research und senior-Autor auf dem Papier mit Christian Metallo, associate professor an der University of California, San Diego und Paul Bernstein, professor an der University of Utah School of Medicine. „Diese Entdeckung war nur möglich durch ein globales Netzwerk von talentierten Zusammenarbeit von ärzten, Wissenschaftlern und Patienten; großzügig unterstützt von aufgeklärten Philanthropen, die Lowys.“
Die Forschung, veröffentlicht in der New England Journal of Medicine am 11. September 2019.
Weltweit, MacTel ist nach Schätzungen etwa 2 Millionen Menschen, mit einem auftreten der Symptome typischerweise eintretenden in der vierten und fünften Jahrzehnten des Lebens. Eine Erkrankung der Netzhaut, dem lichtempfindlichen Gewebe an der Rückseite des Auges, MacTel bewirkt, dass die betroffenen erleben eine allmähliche Verschlechterung des zentralen Sehens, sich mit solch wichtigen Aufgaben wie Lesen und Autofahren. Es gibt derzeit keine Behandlung für die Krankheit.
Für die letzten 15 Jahre, eine Gruppe von Wissenschaftlern arbeitet in einer hochgradig fokussierten, internationalen Anstrengung zu finden, die die Krankheit verursachen, und entwickeln Sie effektive Behandlungen. Frühe Bemühungen um eine Genetik, die Ursache zu ermitteln waren frustriert von der Krankheit der Verein mit einer Vielzahl von Genen.
Aber eine einzigartige multi-faceted Ansatz, dass die beteiligten Netzwerke von Patienten und Wissenschaftlern, wobei nicht nur die Genetik, sondern auch Metabolomik, schlug die Krankheit war verbunden mit niedrigen Blutspiegel von Serin. Serin ist eine Aminosäure, die in vielen Stoffwechselwege im Körper, aber nicht vorher bekannt, um Auswirkungen auf Makula-Gesundheit.
In der aktuellen Papier, LMRI die Forscher zeigen, dass low-Serin Ebenen in MacTel-Patienten führen zu einer Anhäufung toxischer Lipide, deoxysphingolipids, die Ursachen lichtempfänger Zelltod.
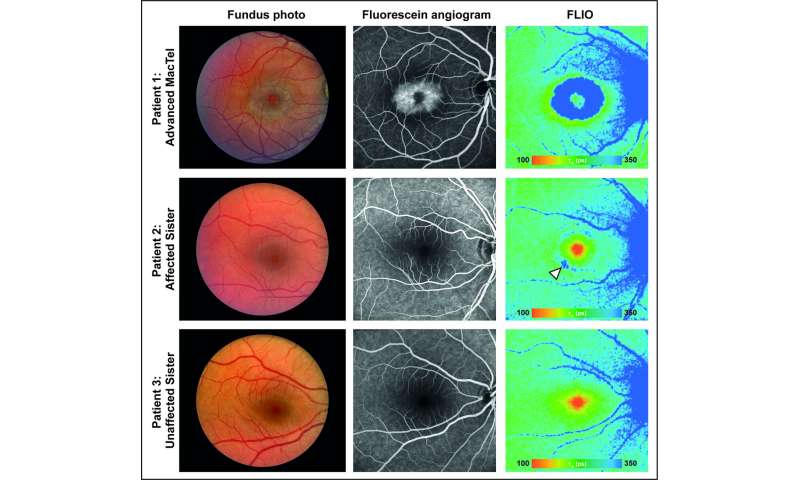
Ein Hinweis darauf, dass führte zu dieser Entdeckung kam aus einer Familie, die zwei Menschen, die betroffen sind von beiden MacTel-und eine seltene periphere Neuropathie, Hereditäre sensorische und autonome Neuropathie 1 (HSAN1), bekannt verursacht werden, die durch toxische deoxysphingolipids. Der Kliniker dann durchgeführt, umfassende Augenuntersuchungen auf eine Gruppe von 13 HSAN1-Patienten und fanden die Mehrheit hatte auch MacTel.
„Deoxysphingolipids sind giftig für die Nervenzellen, die in anderen teilen des Körpers, aber niemand wusste, ob diese Lipide spielen auch eine Rolle bei Krankheiten des Auges,“ sagte Marin Gantner, LMRI Wissenschaftler und co-erste Autor auf dem Papier mit LMRI Wissenschaftler Kevin Eade und UC San Diego postdoctoral fellow Martina Wallace. „Dank der Hinweise zur Verfügung gestellt von Patienten mit beiden MacTel-und HSAN1, wir stellten die Hypothese der niedrigen Serin wir gesehen haben, in MacTel-Patienten werden könnte, wodurch der Körper, um giftige Lipide, die das Auge schädigen.“
Biochemisch, das machte Sinn. Wenn Serin-Spiegel niedrig sind, das Enzym verantwortlich für die sphingolipid-Produktion verwenden Alanin statt, die Ergebnisse in deoxysphingolipid Produktion. Die Wissenschaftler Bauten Ihre Forschung zu einer breiten Bevölkerung von MacTel-Patienten, die nicht über HSAN1, und fand, dass low-Serin in MacTel-Patienten korreliert mit einer hohen deoxysphingolipid Ebenen. Die Forscher bestätigten in Mäuse, die niedrigen Serin führt zu erhöhten deoxysphingolipid-Niveaus im Blut, Netzhaut, peripheren Nerven. Dies beeinflusst das sensorische system der Mäuse, die Verringerung der peripheren und der Netzhaut die Funktion der Nerven.
„In diesem Fall, einen einzigen biochemischen Mechanismus verursacht Krankheiten im Auge und peripheren Nervensystems,“ sagte Friedlander. „Wir denken, dies ist ein Beispiel einer neuen Klasse von neurodegenerativen Krankheiten, die wir nennen ’serineopathy,‘ und kann die Anwendung häufiger Stoffwechsel-und neurologische Erkrankungen.“
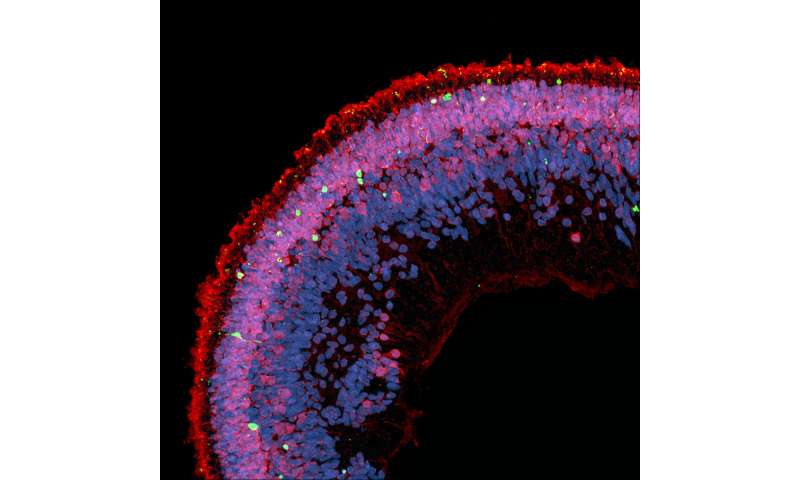
Womit sich die Forschung wieder zu den Menschen, die Wissenschaftler verwendeten Retina-organoids aus menschlichen induzierten pluripotenten Stammzellen (iPSC), um zu bestätigen, dass deoxysphingolipids sind giftig für den menschlichen retinalen Gewebe.
„Recent advances in stem cell research“ gegeben haben, uns die Fähigkeit, menschliche retinale Gewebe, genannt Retina-organoids im Labor. Die Netzhaut-organoids nachahmen der menschlichen Netzhaut“, sagte Eade. „Sie erlauben uns, zu untersuchen, die Ursache der Erkrankungen der Netzhaut und testen Sie die Wirkung von Medikamenten, die direkt auf die menschliche Netzhaut.“
Die Gruppe fand, dass das hinzufügen der prescription lipid-senkende Medikamente Fenofibrat auf der Netzhaut organoids, wurden ausgesetzt deoxysphingolipids schützt vor lichtempfänger Zelltod. Fenofibrat wurde gezeigt, stimulieren den Abbau von deoxysphingolipids.
LMRI einzigartiges Forschungs-Modell ist in der Mitte von diesen Entdeckungen. Das Institut bringt eine hochgradig vernetzte Gruppe von Wissenschaftlern und ärzten aus der ganzen Welt, und Sie erleichtert den Austausch von Informationen über regelmäßige treffen. Patient-basierte Forschung ist zentral für das Modell; das Institut unterstützt ein MacTel-Patienten-Register und Koordinaten Zugriff auf Patienten-abgeleiteten Gewebe für die Forschung. Der LÖWY Medical Research Institute wird unterstützt durch die Großzügigkeit der Familie LÖWY, und ist ein Beispiel dafür, wie die Philanthropie kann sich vorab für die Erforschung seltener Krankheiten.
