Die Daten unterstützen die Verwendung von Opioiden zur Behandlung von chronischen, nicht krebsbedingten Schmerzen, ist sehr schwach“, sagt Michael Ashburn, Direktor des Penn Schmerz-Medizin-Zentrum an der Perelman School of Medicine. Weniger als ein Fünftel der Patienten haben klinisch bedeutsame Schmerzlinderung sechs Monate nach der Platzierung auf Opioide, und die Durchschnittliche Schmerzlinderung Erfahrung, dass die Menschen, wenn Sie nicht reagieren, liegt bei 30-40%.
„Leider sind beide ärzte und Patienten haben ein Missverständnis, dass Opioide sind sehr effektiv für die Behandlung von Schmerzen—insbesondere chronische Schmerzen—und, wenn richtig dosiert, die Patienten erhalten vollständige oder nahezu vollständige Schmerzlinderung“, sagt Ashburn, der auch ein professor für Anästhesiologie und Intensivmedizin am Krankenhaus der Universität von Pennsylvanien (HUP). „Und beide Vorstellungen sind völlig falsch. Opioide nur in einem kleinen Prozentsatz der Patienten, die chronische Schmerzen haben, und wenn Sie arbeiten, Sie sind selten, verbunden mit deutlichen Schmerzen, aber nur geringe oder moderate Schmerzlinderung.“
Dennoch, hier sind wir, mitten in der ein opioid-Epidemie in den Vereinigten Staaten, hat behauptet, fast 400.000 Leben so weit in die 21st Jahrhundert. Neunzig Prozent der Personen, die eine opioid-Einsatz Störung sind, missbrauchen verschreibungspflichtige Medikamente.
Ashburn sagt, es gibt keine einfache Antwort für wie wir hier. Er sagt, die schnelle Aufnahme in opioid-Einsatz, begann in den 1990er und frühen 2000er Jahren resultierte aus einem Zusammenfluss von Veranstaltungen, darunter aggressive marketing der Pharma-Industrie, die Fragmentierung des Gesundheitswesens, Gesundheitsdienstleister grob unterschätzen die Gefahr von Opioiden, die fehlende Finanzierung für Schmerz-bezogenen klinischen Forschung und der gutgemeinte, aber unsachgemäße Interessenvertretung, die von den Befürwortern der verbesserten Schmerztherapie.
„Es gibt eine Menge von Schuld zu gehen um,“ sagt er.
Die Herausforderung der integrierten Schmerzen in der Pflege
Unter Schmerz-Spezialisten, Ashburn sagt, es ist eine Behauptung, dass medizinische Fachkräfte standardmäßig auf Opioide wenn die Zahlung Struktur für eine moderne medizinische Versorgung wird es immer schwieriger, Angebot richtigen, integrierten Schmerzen zu betreuen.
Wenn ein Arzt nicht in der Lage war, zu erhalten, einen Patienten zu sehen, ein Physiotherapeut, Schmerzen, Psychologe, Schmerz-Spezialist, und die Ergotherapeutin, und Holen Sie die Vorherige Genehmigung oder Zugang zu wirksamen Schmerz-Pflege, er oder Sie nahm den weniger anspruchsvollen, aber gut-das bedeutet, route und endete overprescribing Opioide.
Martin Cheatle, Direktor der Verhaltensmedizin an der Schmerz-Medizin-Center und außerordentlicher professor von Psychologie in der Psychiatrie an HUP, sagt pain care in den USA hat „dezentralisierten, sich nicht entwickelt hat.“
In der Vergangenheit, würden die Patienten haben Zugang zu einer interdisziplinären Schmerz-Programm, das bieten würde, einen multimodalen Ansatz zur Verbesserung der Schmerzen und der Lebensqualität, einschließlich der physikalischen Therapie, Ergotherapie, medizinische Versorgung, Verhaltens-Gesundheit, Ernährung, und medizinische Studien.
„Es war eine team-Ansatz, mit einer gemeinsamen Behandlung der Philosophie und der klinischen Entscheidungsfindung,“ Cheatle sagt.
In den späten 1990er Jahren gab es etwa tausend von diesen interdisziplinären Schmerz-Einrichtungen über das Land—aber er sagt, es gibt nur etwa 20 bis 30 die noch in Betrieb sind aufgrund von Gesundheits-Pflege Fragen der Kostenerstattung.
„Im aktuellen Umfeld haben wir den patch zusammen einen multidisziplinären Ansatz für jeden Patienten betreuen wir in der Schmerz-Medizin-Zentrum“, sagt Cheatle, der auch Direktor des Schmerzes und der chemischen Abhängigkeit-Forschung an der Penn Medizin, Zentrum für Studien Sucht. „Dr. Ashburn und Dr. Lee Fleisher [Stuhl der Abteilung für Anästhesiologie und Intensivmedizin] fleißig gearbeitet haben, zu fördern und zu reinstitute einen multidisziplinären Ansatz, um Schmerzen zu betreuen. Aber es ist eine gewaltige Aufgabe wegen der Erstattung Barrieren.“
Die gute Nachricht ist, dass es langsame, stetige Fortschritte in Richtung der Lösung einiger dieser Probleme. Zum Beispiel der Schmerz-Medizin-Zentrum ist aktiv diskutieren mit bestimmten Krankenkassen, die Idee, einen Roman Zahlung rate Ihnen zu ermöglichen, bieten die integrierte Versorgung.
Darüber hinaus hat das Zentrum arbeiten seit Jahren an der Entwicklung einer engeren Beziehung mit Ihren körperlichen und Beschäftigungstherapie Partner, und Erkundung innovativer Formen der Bereitstellung von Dienstleistungen für die Physiotherapie den Patienten so nah an Zuhause wie möglich. Seit 2007 hat das Zentrum erweitert, die von einer Stelle zu acht, im Dienste der Patienten von Cherry Hill nach Chester County Hospital.
Opioide in der community
Um die Zeit der Operation, das Risiko eines Schadens im Zusammenhang mit der Verschreibung von Opiaten ist multifaktoriell. Es ist Gefahr für die person, die das Arzneimittel gegeben wurde, aber auch die Gefahr von Schaden an seiner oder Ihrer Familie und der Gemeinschaft, wenn die Medikamente, die nicht eingelagert oder fachgerecht entsorgt.
Ashburn sagt, es gibt Daten, die zeigen, dass die Zahl der Opioide verschrieben werden, in einer Gemeinschaft ist korreliert mit der Sterblichkeit von opioid-überdosierung Todesfälle.
„Ich glaube, dass es ein link zwischen dem, wie die ärzte verschreiben diese Medikamente und die Gemeinschaft Sterberate von überdosierungen“, sagt er.
Ein team von Wissenschaftlern und Klinikern an der Penn, einschließlich Ashburn, wurde sorgfältig Blick auf gemeinsame, high-volume-chirurgische Verfahren, um zu bestimmen best practices auf, wie um Schmerzen zu verwalten mit einer Vielzahl von verschiedenen Behandlungen, wie z.B. die regionalen ästhetische Techniken, acetaminophen (Tylenol), anti-entzündliche Medikamente, und sehr umsichtige Verwendung von niedrigen Dosen von Opioiden für eine kurze Zeit zu vermeiden, übermäßige Verschreibung von Opioiden.
„Die meisten Menschen verstehen nicht, dass, wenn wir denken, dass das Gesicht von opioid-sucht, denken wir an den einzelnen in Kensington, die die Injektion“, sagt Ashburn. „Aber nur 10% der Menschen, die eine opioid-Einsatz Störung, die Verwendung von heroin. Die überwiegende Mehrheit der Menschen, die eine opioid-Einsatz Störung verschreibungspflichtige Drogen für nichtmedizinische Zwecke, so ist das Risiko, dass ein Anbieter darüber Gedanken zu machen, das Risiko für den Patienten vor Ihnen, das Risiko auf, dass Patienten, die Familie und das Risiko für die örtliche Gemeinschaft.“
Pennsylvania hat Leitlinien auf, wie Opioide sollten eingesetzt werden bei chronischen, nicht krebsbedingten Schmerzen, und veröffentlichte kürzlich eine neue Richtlinie auf, wie Opioide sollten eingesetzt werden in der zahnärztlichen Praxis, ein Dokument Ashburn geholfen überarbeiten.
„In der Regel Opioide sind nicht richtig zu verschreiben, nachdem die meisten op-Verfahren“, sagt er.
Opioid-Einsatz in der dental-Medizin
Die Mehrheit der 17 – bis 21-jährigen in den Vereinigten Staaten sind vorerst ausgesetzt, um Opioide, wenn Sie erhalten Schmerzmittel nach, die immer Ihre Weisheitszähne entfernt—etwa 5 Millionen Fällen pro Jahr. Die Zähne müssen chirurgisch extrahiert, ein Verfahren, um Knochen und Weichteile trauma.
Elliot V. Hersh, ein professor in der Abteilung für Mund -, Kiefer-und Gesichtschirurgie/Pharmakologie an der School of Dental Medicine, sagt, dass der Prozess der Entfernung von Weisheitszähnen ähnelt einem orthopädischen Chirurgie Verfahren, und ist wahrscheinlich die traumatischen aller ambulanten zahnmedizinischen chirurgischen Eingriffen.
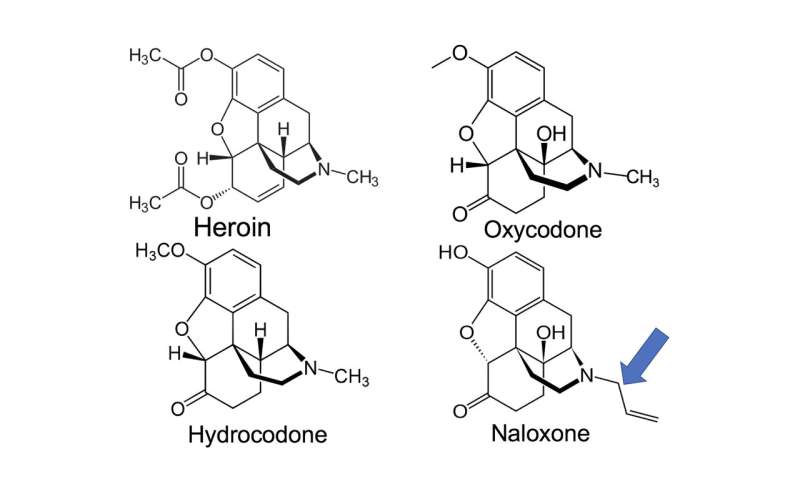
Im Jahr 2011, Zahnärzte, einschließlich Mund-Kiefer-Chirurgen, waren die No. 2 Verordner sofortiger Freisetzung Opioide in den Vereinigten Staaten unter den health-care-Spezialitäten, die am häufigsten Verschreibung Vicodin (acetaminophen plus hydrocodone), Percocet (acetaminophen plus Oxycodon) und Tylenol No. 3 (paracetamol plus Codein).
Nicht-Opioide sind jedoch effektiver als Opioide in der Behandlung von postoperativen Zahnschmerzen.
Hersh sagt post-op Zahnschmerzen ist vor allem durch Entzündungen und nicht-steroidale entzündungshemmende Medikamente (NSAIDs), wie Ihr name schon sagt, den Gegner Entzündung und die Schmerz zu verringern, effektiver als Reine Opioide.
„Bei postoperativen Zahnschmerzen, Sie arbeiten mindestens genauso gut, wenn nicht besser, als zwei Tylenol No. 3s, und besser arbeiten als ein einzelnes Percocet,“ sagt er.
Studien, die zeigen, dass NSAIDs effektiver als die Opioide in der Behandlung von postoperativen Zahnschmerzen haben schon seit den 1980er und ’90er Jahren, aber bis vor kurzem, Hersh sagt oralen Chirurgen und einige andere Zahnärzte fast reflexartig verordnete Opioide in Kombination mit acetaminophen als Ihre primäre Schmerzmittel.
Dieses Rätsel blieb für mehrere Gründe, einer davon ist die Tatsache, dass die dental-Spezialisten, die ausgebildet waren, in den 1970er und 80er Jahren wurden gelehrt, zu verordnen paracetamol-plus-opioid-Kombinationen, um Schmerzen zu lindern und nicht Lesen Sie die aktualisierte Literatur-und/oder beschließen, Ihre Verschreibung Praktiken.
Außerdem, Oralchirurgen und Zahnärzte schreiben Rezepte für Schmerzen beim Patienten sind noch immer taub—eine Praxis, die etwas einzigartiges auf dem Gebiet der Zahnheilkunde. Hersh sagt, Sie oft verschreiben, für das worst-case-Szenario auf Basis Ihrer Rezepte auf, wie lange die Prozedur dauerte, und wie invasiv der Eingriff war, ohne Gewissheit darüber, wie viel die post-operative Schmerzen, die ein patient zu erleben, sobald die lokale Betäubung nachlässt.
(An der Penn Dental Medicine, Studenten gelehrt wurden seit den späten 1980er Jahren, dass NSAIDs) sind die Drogen der Wahl für post-op-dental-Schmerzen.)
Erwartungen der Patienten sind auch ein Faktor. Hersh sagt, dass einige Patienten glauben fälschlicherweise, dass NSAIDs wie ibuprofen und naproxen-Natrium sind nicht so stark und wirksam wie Opioide, weil Sie verfügbar sind over-the-counter bei niedrigeren Dosen.
Zahnärzte sind nicht mehr die No. 2 Verordner sofort die release-Opioiden; seit Ihrem Höhepunkt in 2011 haben Sie sich auf den sechsten Rang. Fortschritt, Hersh sagt, aber immer noch zu hoch.
Er sagt, die Umwelt geändert durch Artikel und Kommentare von ihm selbst geschrieben und seinen Kollegen, obligatorische Weiterbildung, Anforderungen an die das Thema für die alle zwei Jahre stattfindende relicensure, und auch wegen der Gründung des Prescription Drug-Monitoring-Programm.
Die Oralchirurgen von heute wird in der Regel empfehlen oder verschreiben ein NSAR für post-op-Schmerzen—kann aber immer noch, in der die meisten traumatischen Fällen verschreiben ein opioid als gut. Wenn Sie es tun, Hersh sagt, die Patienten verschrieben werden darf, eine kleine Anzahl für eine begrenzte Dauer.

„Und was ich meine, von begrenzter Dauer ist wahrscheinlich nicht mehr als zwei Tage“, sagt er.
Opioide und Veterinär-Medizin
Patienten stationär auf Ryan Krankenhaus an der School of Veterinary Medicine erhalten oft injizierbare opioid-Medikamente wie fentanyl hydromorphone, Methadon und Buprenorphin, um Schmerzen zu lindern.
Dana Clarke, assistant professor für interventionelle Radiologie an der Penn Vet, sagt Opioide sind unverzichtbar für die Verwaltung von Schmerzen bei Tieren in das Krankenhaus. Hunde kann angegeben werden NSAIDs, aber empfindlicher auf die Medikamente als der Mensch, vor allem Hunde mit Leber-oder Nierenerkrankungen. Vögel und Kaninchen kann angegeben werden NSAIDs, zu. Sie werden im Allgemeinen vermieden, die bei Katzen aufgrund überempfindlich Nieren und Lebern.
„Im Menschen, [ärzte] können sich darauf verlassen, NSAIDs, so viel stark“, so Clarke sagt. „Wir haben einfach nicht haben, die Fähigkeit, sich auf Sie zu verlassen, wie stark aufgrund der Spezies-Unterschiede und Empfindlichkeiten.“
Humanmedizin enthält eine umfassende Dokumentation über die Anzahl und die Art der Drogen, wie Opioide, die ärzte verschreiben. Clarke sagt, Tierärzte track kontrollierten Drogen sowie die Protokollierung aller Medikamente, die mit der Drug Enforcement Administration und die Aufrechterhaltung genaue Aufzeichnungen über die Mengen und die Häufigkeit von Medikamenten verzichtet wird für jeden Patienten. Tierärzte nicht, auf der anderen Seite, haben Sie eine nationale Datenbank/registry wie in der Humanmedizin, zu wissen, was vorgeschrieben wird, um ein bestimmtes Haustier von Staat zu Staat.
Um einen Einblick in die kontrollierte Droge Verschreibung Praktiken der Tierärzte an der Penn Vet und eine Grundlinie für zukünftige Referenz, Clarke, Kenneth J. Drobatz, professor für Intensivmedizin an der Penn Vet und Forschung freiwilliger Chloe Korzekwa führten eine cross-sectional Studie, die der Inventarisierung aller opioid-Tabletten und/oder patches abgegeben oder verschrieben von ärzten bei Ryan Klinik für kleine Tiere und Arten, die von Jan. 1, 2007, Dez. 21, 2017. Die Studie umfasste 134 Tierärzte mit 366,468 besucht.
Veröffentlicht in JAMA Netzwerk Öffnen, die Forscher fanden, dass über einen 10-Jahres-Zeitraum, Tierärzte Ryan Krankenhaus verschrieben 1,051,836 Tabletten tramadol, 97,547-Tabletten hydrocodone, 38,939 Tabletten von Codein, und 3,153 fentanyl patches für Hunde (73.0%), Katzen (22.5%) und exotische Tiere (4.5%).
Die Studie, Clarke sagt, wirft einige interessante Fragen über die große Zahl der Opioide verschrieben, aber war entwickelt werden, um mehr Aussagekraft über die Allgemeine Anzahl als zeichnen sich keine großen Schlüsse ziehen.
Sie sagt, es ist wichtig zu beachten, dass Ryan im Krankenhaus eine große Lehr-und specialty hospital— Griffe viel mehr fortgeschrittenen Fällen als der Durchschnitt der tierärztlichen Praxis, einschließlich der Tiere, die mit großen trauma und Patienten, die eine chronische Erkrankung, die erfordert, dass Opioide.
„Viele der Hunde, die ich zu behandeln mit der trachealen Zusammenbruch auf hydrocodone für Ihre Lebenszeit, um zu verhindern, dass der Husten“, sagt Sie.
Bedenken über das, was könnte passieren, wenn Drogen das Gebäude verließ, war einer der Gründe, warum die Forscher sich auf die Studie, Clarke sagt. Sie haben keinen Beweis dafür, dass einige Besitzer können missbraucht werden, die Ihre Haustiere‘ Opioide, aber Sie sagt, die Opioide verordnet Tiere sind die gleichen, die beim Menschen eingesetzt, wenn auch in unterschiedlichen Dosierungen.
Noch bevor die Studie veröffentlicht wurde, Clarke sagt Penn Vet wurde versucht zu minimieren die Verwendung von injizierbaren Schmerzmittel zu Gunsten von nicht-opioid-Medikamente und Lokalanästhetika, wenn möglich, im kleinen Tieren, vor allem angesichts Bedenken über die Auswirkungen dieser Medikamente auf Ihre Magen-Darm-Trakt. Sie sind auch nachdenklich über die Menge der Opioide nach Hause geschickt mit Haustieren nach der Operation oder andere Verfahren.
„Nicht senden, 10 Tagen, wenn Sie nur noch drei Tage, und wir bemühen uns wirklich, wirklich schlau darüber, wie viel wir versenden, wo es geht, und versuchen, zu begrenzen Chancen für die Ablenkung, um irgendwo anders“, sagt Sie, „denn leider haben Sie zu denken, über diese Dinge als die Wirklichkeit in der aktuellen opioid-Krise.“
Die Zukunft der Schmerztherapie
In diesem Alter des opioid-Epidemie, Ashburn sagt, es ist wichtig, sich nicht zu „opiophobic.“ Er sagt, die Behandlung von Patienten, die auf Opioide ist etwas, was Sie jeden Tag tun, um den Schmerz Medizin Zentrums—aber Sie so in eine „sehr, nachdenklich, vorsichtig, fleißig Weg, das senkt das Risiko von Schäden für die Patienten, die wir verschreiben diese Medikamente zu.“
Gesundheit Gesundheitsberufe in der Penn-community entwickelt haben integrierte Wege zu bieten multimodale Versorgung, einschließlich der vielen verschiedenen nicht-opioid-Medikamente, die regionalen Anästhesie, und änderungen in der Durchführung der Narkose, die dazu geführt haben, viel weniger Vertrauen auf Opioide nach der Operation.
Nabil Elkassabany, ein außerordentlicher professor von anesthesiology und kritische Sorgfalt an, HUP, hat eine integrierte Anästhesie-und Schmerz-Behandlung-plan für Personen, die größere Schulter-op, die keine oder nur wenig Einsatz von Opioiden nach der Operation.
Ashburn sagt ähnliche Bemühungen werden derzeit entwickelt, implementiert für die Bereitstellung von besseren Schmerzkontrolle bei Personen Unterziehen Fuß-und Knöchel-Chirurgie, Knie-Chirurgie, orthopädische trauma-Chirurgie, und ein Kaiserschnitt.
